教室紹介
関連病院の紹介
RELATED HOSPITALS
- 日本大学病院
- 日本大学医学部
附属板橋病院
救急科研修をしたい、
救急医学を研究したいと考えている皆様へ
日本大学病院救急科の紹介
日本大学医学部救急医学系救急集中治療医学分野 診療教授
日本大学病院救急科 救急科長(救命救急センター長)
櫻井 淳
はじめに
皆さんこんにちは。日本大学病院救急科の紹介HPにようこそいらっしゃいました。ここに来ていただいたのは、私たちに興味を持っていただいたということですね。それでは、日本大学病院救急科の活動に関しQ&A形式で紹介いたします。
-
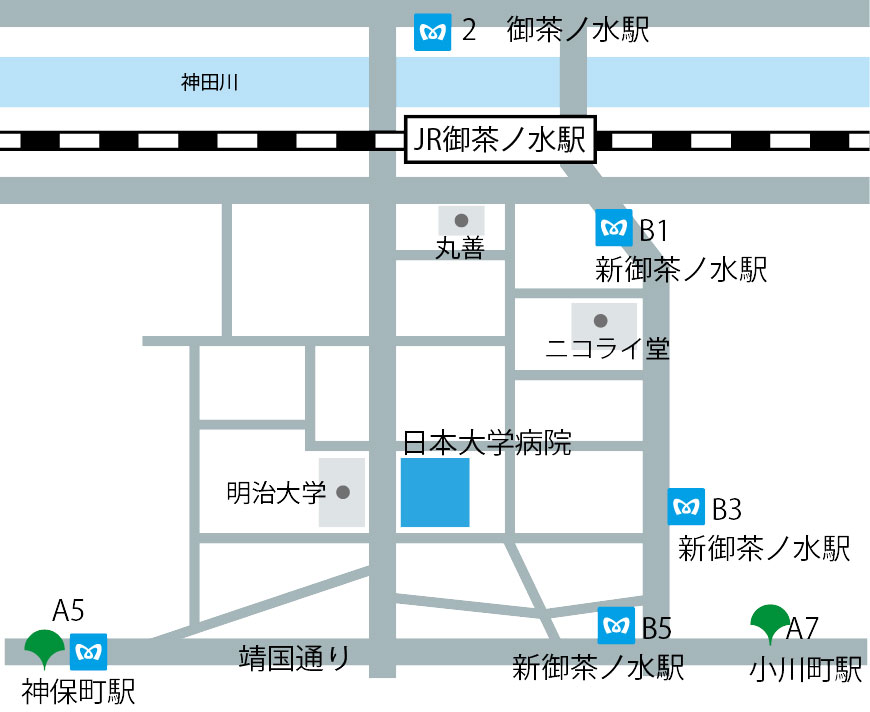
Q.日本大学病院はどこにあるのですか?
-
A.日本大学病院は千代田区神田駿河台にあります。近くの駅は中央線の御茶ノ水駅で、まわりには多くの有名店がある本当に都会のど真ん中にあります。
千代田区といえば皇居がある東京の特別区ですが、その千代田区に唯一ある救命救急センターを有する病院が日本大学病院です。日本大学病院の救命救急センターの歴史は、昭和53年に東京都内で6番目の救急医療センターを開設し平成3年に救命救急センターに移行しました。2014年に病院が新しくなりました(https://www.nihon-u.ac.jp/hospital/exam/first)
-
Q.どの様な患者さんを診療しているのですか?
-
A.“救急”という字は“急いで救う”と書いてあるとおり、あまり時間をかけての診療が出来ませんので、その地域で発生した症例を必然的に診療することとなります。そのため救急医療はその地域の特性に深く依存することとなります。よって、当院に搬入される患者の特性は千代田区という地域の特徴に関わりがあります。千代田区は昼間の人口は約80万人ですが夜間は5万人になります。オフィス街で、基本的には元気な方が電車に乗ってやってくる地域です。
よって、多いのは急に発症して具合が悪くなる疾患で有り、心血管疾患、脳血管疾患を筆頭に、外傷、アナフィラキシー、てんかんといった疾患が特徴的です。また、救命救急センターとして三次救急をやっておりますので、千代田区以外からも患者搬送が有り、重症感染症、重症急性膵炎、急性薬物中毒等の症例も診療いたします。三次救急はもちろんのこと、日勤帯では併せて二次救急も当科で扱っており診療を行っています。また、千代田区唯一の救命救急センターとして千代田区の災害対応に関し毎年訓練を行っております。 -
Q.日本大学病院でどの様なキャリアパスがありますか?
-
A.私たちのもとで研修・研究する際には日本大学病院で行いますが、日本大学医学部付属板橋病院でも研修可能です(板橋病院の特徴に関してはこのHPの該当部分をご参照ください(https://nihon-eccm.com/)。当院での後期研修は、まずは救急科専門医取得が目標となります。当院は救急科専門医取得においては「日本大学救急科専門研修プログラム」に属しておりますので、そちらも参考にして下さい(https://nihon-eccm.com/wp/wp-content/themes/nichidai/images/program190715.pdf)。他の専門医を取得後に、救急専門医取得のために数年間だけ在籍して地元にお戻りになったりする方もいらっしゃいます。
救急科専門医獲得後には、集中治療専門医を中心に自分の目的に合わせて更に別の専門医を目指す道もあります。それぞれの興味や必要に応じて、カテーテル治療を身につけて心臓カテーテル検査やinterventional radiology (IVR)で止血を行う技術を身につけたり、消化管内視鏡の技術を身につけたり、外科専門医を取得後に当科に戻って来たり、様々なキャリアを経ている方がいます。
既に救急専門医を取得済みで、研究目的で一緒にお仕事をするのであれば、学位(医学博士)を目指していただくのが良いかと考えます。学位は“足の裏の飯粒(取らないと気になる、取っても食えない)”と揶揄されます。しかし、私はこの教室において学位を取る過程でサイエンスとしての医学の仕組みを学ぶことが出来て、診療における考え方に非常に深みをもつことが出来ました。日々の診療も医学というサイエンスに基づいて行われているので、サイエンスを学びたいのであれば是非とも私たちと共に学位を目指し、その後の研究も一緒にやりましょう。大学院に進み4年間で救急科専門医と学位を同時に取得するコースもあります。
研究の進行状況により、留学をする方もいらっしゃいます。私は、米国のマイアミ大学で脳障害と温度(https://www.liebertpub.com/doi/10.1089/neu.2011.2152)、頭部外傷と記憶(https://www.jneurosci.org/content/33/12/5216)に関し研究をして参りました。海外での研究の体験は、研究を行う上で大きな力となったと感じております。 -
Q.どの様な先生がいらっしゃいますか?
-
A.日本大学ご出身の先生方はもちろんのこと、多くの日本大学以外からの先生方もいらっしゃいます。
かくいう私も他大学からこちらにお世話になっております。私自身の話で恐縮ですが、何故この大学で診療しているかというと、心停止蘇生後の脳障害に関し研究がしたかったからです。私は地方の港町の中核病院で30年ほど前に医師のキャリアをスタートさせました。その際に喘息で心停止した中学生の女の子が救急搬入されました。必死に蘇生して何とか自己心拍を再開させたのですが、蘇生後に意識が戻らなかったのです。当時は蘇生後にどうしたら良いかの指針も無く、噂に冷やせばいいと聞いたものですから2週間ぐらい低体温をしましたが、途中で脳死となり亡くなってしまいました。その際に何故助けられなかったのだろうとうい悔しさがあり、当時低体温療法を行っていた日本大学医学部救急医学の門をたたきました。救急科専門医・指導医取得と共に、蘇生学には麻酔科学も役に立つであろうと考え麻酔科専門医・指導医も取得いたしました。現在は、少しは心停止蘇生後の脳障害に関し語れるようになったかなと思っています。
もし日々の診療の中で研究してみたい事があったら、是非とも私たちのところに連絡してください。一緒に、その道を切りひらいていきましょう。 -
Q.どの様な研究をしているのですか?
-
A.教室全体の研究に関してはHPの該当部分をご参照下さい(https://nihon-eccm.com/about/)。ここでは、これまでの、現在行っている、これからの私の研究に関してご紹介いたします。
1. 心停止蘇生後脳障害に対して
心停止蘇生後脳障害に関しては、当教室の主たる研究として行って参りました。大学院生と共に心停止後症例に、神経モニタリングとして持続脳波モニタリングと局所脳酸素飽和度を同時に測定し転帰との関係を調べたり(https://www.liebertpub.com/doi/pdfplus/10.1089/ther.2018.0051)、局所脳酸素飽和度の意義を全身パラメーターとの関連で検討したり致しました(https://www.liebertpub.com/doi/pdfplus/10.1089/ther.2019.0032)。この研究をもとに別の大学院生が全身と末梢の酸素化の意義に関する研究を近赤外線分光法を用いて行っています。
また、心停止中に肺冷却を行うことにより、心停止中に低体温を導入出来るのではないかという発想の元に、酸素を冷却する装置を開発しました(https://onlinelibrary.wiley.com/doi/epdf/10.1002/ams2.253)。
2. 緊急度判定と電話救急医療相談事業の開発
救急医学は“急いで救う”にはどうしたら良いかを探求する学問で有り、傷病の緊急度を考えることは救急医学の本質の一つです。その、急ぐかどうかを判定する考え方を緊急度判定といいます。電話でその緊急度を判定する電話救急医療相談(別名”#7119“と呼ばれることが多い)が、現在日本の人口の約半分をカバーする事業となってきました(https://www.fdma.go.jp/mission/enrichment/appropriate/item/appropriate006_01_kyukyu_anshin_01.pdf)。この事業は最初は東京で2007年始まりましたが、その際にこの事業での相談看護師が使用するプロトコールをアルゴリズムから作成いたしました。その後、この事業でのアンケート結果や(https://journals.sagepub.com/doi/10.1177/1357633X14536347?url_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub%20%200pubmed)、プロトコール改訂の過程(https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8081606/pdf/EMI2021-8832192.pdf)などを研究して報告して参りました。緊急度判定の考え方を元に、”新型コロナウイルス感染症サージ期における緊急度に基づく入院優先度判断基準策定“を作成いたしました(https://www.mhlw.go.jp/content/000801626.pdf(新型コロナウイルス感染症診療の手引き5.1版 42p))。
今後、これらのデータを検討することにより、救急医療の本質の一つ(どの様な患者は急いで助ける必要があるのか))が解明できる可能性があると考えています。
3. 母体救命
日本の妊産婦死亡は年間で約50名です。この死亡を更に低下させることを目的として、日本母体救命システム普及協議会(J-CIMELS)が設立されました。その創立メンバーとして関わりこの事業を発展させてきました(https://www.j-cimels.jp/)。
更には日本蘇生協議会(JRC)で、新たに妊産婦蘇生の部門を設立して日本初の妊産婦蘇生アルゴリズムを策定いたしました(https://www.japanresuscitationcouncil.org/jrc-g2020/)。
臨床では日本大学病院では妊産婦は扱っていませんが、日本大学付属板橋病院では東京都のスーパー総合周産期センターに指定されており(https://nihon-eccm.com/about/)、重篤な妊産婦の診療を行っています。母体救命の診療や研究に興味のある方はご一報下さい。
4. 医療安全
現在、医療安全に関わる研究を始めたばかりです。人間の行動を科学的に解明する、行動科学が非常に発展してきていますが、その中で行動心理学的な理論をもとに診断エラーを解析しようという試みがなされています(櫻井 淳:認知心理学の二重過程理論と医療安全 安全医学 vol.17 no.1、19-23p、2020 )。診断の思考過程はアブダクションで有り、ヒューリスティクスに基づいて行われる部分があるのですが、それが診断エラーとどう繋がるのかといった部分は非常に救急医学を考える上では重要となると感じております。
私の研究以外でも、敗血症の炎症に関する研究や、重症疾患の代謝・栄養に関し研究している方もいらっしゃいます。私たちと共に是非とも一緒に研究を致しましょう。

おわりに
臨床や研究を一緒に出来る仲間を募集しています。臨床にのみ興味がある方も大歓迎です。少しでも興味がある方は連絡して下さい(sakurai.atsushi@nihon-u.ac.jp)。直接見学やWeb等での面談も受け付けております。ご連絡お待ちしておりますので気軽にお声がけ下さい。
(電話連絡の場合は03-3293-1711日本大学病院救急科医局秘書丸山まで)

